- Accueil
- Chirurgie du membre inférieur
- Chirurgie de la hanche
- Syndrome du muscle piriforme
chirurgie de la hanche
Syndrome du muscle piriforme
Définition de la pathologie
Le syndrome du muscle piriforme correspond à la compression du nerf sciatique par le muscle piriforme, ce qui entraîne une douleur de la fesse et parfois une sciatique. Le diagnostic de syndrome glutéal profond est alors retenu.
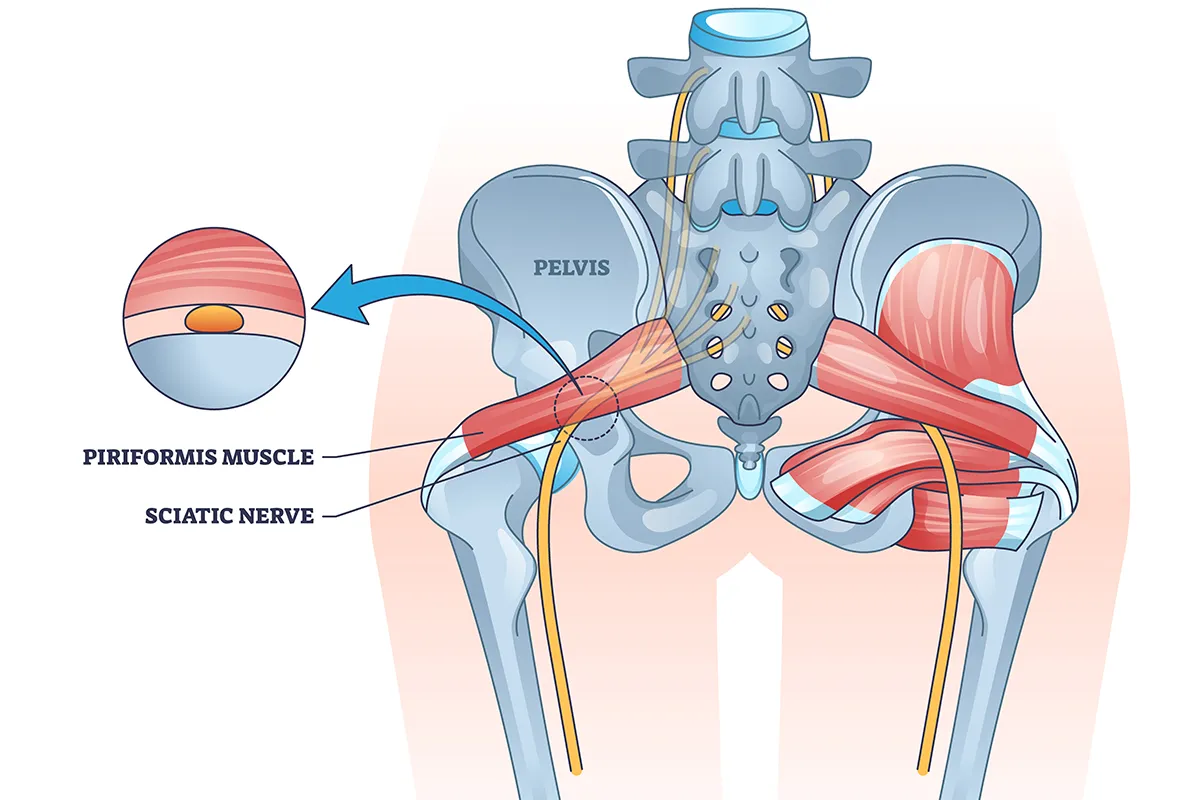
On vous informe sur la ténotomie du tendon du muscle piriforme
Étiologies
Le nerf est sensé pouvoir se déplacer de 2,5 cm dans les mouvements. Mais il arrive qu’il soit comprimé. Le tableau est typique, dans certains cas, comme lors d’une compression par le muscle piriforme, des adhérences, un conflit avec une veine, une artère ou un kyste.
7 à 13 % de la population a un piriforme bifide soit musculaire soit tendineux. Le nerf est alors enchâssé dans le piriforme et peut être comprimé lors d’une inflammation de celui-ci. Il convient de bien évaluer l’anatomie à l’origine de la névralgie.
Dans ces causes anatomiques, l’infiltration ne suffira souvent pas à résoudre la cause des douleurs.
Diagnostic
Le syndrome du muscle piriforme (SP) est classiquement défini comme une douleur sciatique due à une compression nerveuse liée à une hypertrophie musculaire, un traumatisme, une inflammation.
On estime qu’il est responsable de 6 à 8% des cas de lombalgies et de sciatiques.
Le diagnostic est largement clinique après exclusion des hernies discales, de l’arthrose facettaire, de la sténose du canal rachidien et de la lombalgie, bien que des facteurs biomécaniques compensatoires permettent au SP de se développer simultanément ou à la suite de ces troubles.
Le diagnostic de ce syndrome est complexe en raison des difficultés à trouver des preuves objectives comme cause de douleur.
L’histoire implique généralement une douleur dans le bas du dos, la fesse avec ou sans irradiation le long de la cuisse postérieure homolatérale.
La douleur est exacerbée par l’activité, la position assise prolongée ou la marche prolongée.
Le patient peut présenter une boiterie et maintenir la jambe dans une position raccourcie et en rotation externe en décubitus.
Les activités qui favorisent la rotation interne de la hanche peuvent exacerber la douleur causée par le piriforme, car le muscle est activé pour favoriser la rotation externe de la hanche.
Il peut y avoir un point de déclenchement sur le muscle piriforme avec une irradiation descendant dans le territoire sciatique, ou une masse palpable en cordon, et une atrophie glutéale : c’est le signe décrit par Robinson.
Un examen neuromusculaire complet doit être effectué.
S’il existe une perte sensorielle, le diagnostic de SP devient moins probable, sauf dans les présentations plus chroniques avec une atrophie secondaire.

Tests cliniques
- La manœuvre de Freiberg implique une rotation interne de la jambe affectée pendant que le patient est en décubitus dorsal pour tenter d’étirer le piriforme irrité et provoquer une compression du nerf sciatique.
- La compression sciatique maximale est obtenue avec la hanche en flexion, adduction, rotation interne (FAIR).
- Un test actif consiste à faire coucher le patient sur le côté opposé aux douleurs avec le genou et la hanche fléchis du côté affecté. En élevant la cuisse pour soulever le genou en abduction, rotation externe, contre résistance, le patient ressent une profonde douleur fessière en cas de SP.
Le « syndrome du piriforme » est un diagnostic d’exclusion. La douleur postérieure/profonde de la hanche fessière peut venir de trois causes principales :
- Douleur de l’articulation
- Conflit ischio-fémoral (IRM pied rotation neutre et pied en rotation externe réalisée)
- Douleur venant du rachis (du dos)
Examens complémentaires
Les modalités diagnostiques telles que l’IRM, le TDM, l’échographie et l’EMG sont surtout utilisées pour exclure d’autres diagnostics plutôt que pour confirmer un diagnostic de SP.
L’IRM peut être utile pour identifier les anomalies anatomiques pouvant entraîner une compression des racines nerveuses sciatique ou lombosacrée, comme les fibres musculaires piriformes accessoires.
Elle peut évaluer anatomiquement le muscle piriforme lui-même, y compris ses tendons et les structures environnantes.
L’examen EMG est souvent normal. Cependant, en cas de compression chronique, une activité spontanée anormale peut être observée dans les muscles innervés par le nerf sciatique (en particulier la division fibulaire commune).
Les muscles lombo-sacrés atrophiés peuvent aider à différencier la compression sciatique de la radiculopathie lombo-sacrée.
Comment traiter la ténotomie du tendon du muscle piriforme ?
Traitement médical
L’éducation et la physiothérapie sont toujours instaurés en première ligne.
Une injection de toxine botulique peut ensuite être proposée soit sous guidage échographique soit sous scanner.
Il est possible d’obtenir une réponse positive à une injection dans le muscle piriforme, et elle peut être réitérée une à deux fois.
Mais ces méthodes sont parfois insuffisantes.
Traitement chirurgical
La chirurgie est une bonne option en cas d’échec du traitement médical.
Nous proposons une approche endoscopique postérieure en dessous du grand trochanter.
Le nerf est neurolysé doucement, sans faire fonctionner les instruments, dans sa portion proximale.
Une branche de l’artère glutéale est coagulée. Le tendon du muscle piriforme est libéré si le nerf n’est pas enchâssé dedans.
S’il est enchâssé dedans, il faut libérer le muscle au-dessus de lui.
Procédure :
- La jambe est en abduction de 20°.
- Incision de 1,5 cm antérolatérale quelques centimètres au-dessus de la pointe du grand trochanter, puis abord distal.
- Par la voie antéro-latérale, le chirurgien peut accéder à l’espace péritrochantérien en visant distalement, postérieurement et médialement.
- Il traverse la bandelette IT.
- Une voie postérieure est réalisée juste au-dessus de la crête du vaste latéral.
- La caméra est placée dans une voie plus distale et la jambe en rotation interne de 20 à 30°.
- Une aiguille aide au repérage.
- En traversant la graisse, le nerf sciatique est repéré.
- La puissance de la radiofréquence est réduite à proximité du nerf.
- Le nerf est suivi distalement puis proximalement.
- Un pédicule vasculaire est coagulé avant la libération.
- Le muscle est suivi latéralement puis le tendon est ténotomisé.
- Si le nerf traverse le muscle, une partie du muscle inférolatérale est détachée pour décomprimer le nerf.
La ténotomie endoscopique du piriforme au niveau du grand trochanter permet donc une libération du tendon et du muscle piriforme afin de soulager les symptômes sciatiques.
La ténotomie à ciel ouvert du piriforme fait aussi partie de l’arsenal thérapeutique.
Cette chirurgie nécessite une approche postérieure de l’espace sous-glutéal, riche en éléments vasculo-nerveux.
Elle permet de bien visualiser les adhérences et les pédicules au contact du nerf.
Le chirurgien réalise une section tendineuse voire musculaire pour libérer le nerf sciatique d’une compression éventuelle.
L’intervention en bref :
- Durée : 1h30 à 2h selon la lésion
- Hospitalisation : 1 à 2 jours
- Anesthésie : générale ou rachianesthésie selon indication
Suites post-opératoires et rééducation
- Pansement stérile pendant 7 jours puis refait 3 fois/semaine.
- Traitement antalgique adapté.
- Les anti-inflammatoires ne sont pas indiqués.
- Marche aidée de béquilles immédiatement après l’intervention selon la tolérance.
- Rééducation encadrée par un kinésithérapeute selon un protocole remis.
Risques et complications
La chirurgie arthroscopique est réputée bénigne, mais comporte des risques :
- Risques anesthésiques (décrits en consultation préopératoire)
- Risques liés à l’installation : étirement du nerf sciatique (rare)
- Risques chirurgicaux : blessures exceptionnelles des vaisseaux ou nerfs (nerf sciatique notamment)
- Risques post-opératoires :
- Infection (rare)
- Thrombose veineuse / phlébite
- Hématome
- Algodystrophie
- Problèmes locaux de cicatrisation, hématomes sous-cutanés, troubles sensitifs transitoires
La chirurgie peut parfois ne pas apporter un soulagement complet des symptômes malgré la libération.
Devenir à moyen – long terme
La disparition des symptômes peut être longue, avec amélioration progressive durant la première année post-opératoire.
Reprise normale de la marche sans boiterie : généralement au 1er ou 2ᵉ mois.
Si le résultat sur la douleur n’est pas optimal, un traitement médical complémentaire peut être nécessaire.
Références bibliographiques
- Roger J, Bonin N. Prise en charge diagnostique et thérapeutique des douleurs extrinsèques périprothétiques de la hanche. EM-Consulte 2023.
- Carro LP et al. Deep gluteal space problems: piriformis syndrome, ischiofemoral impingement and sciatic nerve release. Muscles Ligaments Tendons J 2016.
- Martin HD et al. Deep gluteal syndrome. J Hip Preserv Surg 2015.
- Park JW et al. Deep gluteal syndrome as a cause of posterior hip pain and sciatica-like pain. Bone Jt J 2020.
Qui consulter ?
Dr Julien ROGER
Les actualités des chirurgiens orthopédiques de l’Infirmerie Protestante
Retrouvez ici les dernières informations de notre service : avancées médicales, innovations chirurgicales, conseils de prévention, et temps forts de l’équipe. Restez informé de ce qui fait évoluer la chirurgie orthopédique.

Article dans la revue Maîtrise Orthopédique
Le Dr Julien ROGER, chirurgien orthopédiste spécialisé dans la chirurgie de la hanche, annonce la prochaine parution d’un article scientifique co-rédigé avec le Dr Nicolas BONIN dans la revue Maîtrise Orthopédique. Cet article, intitulé : « Tendinite fissuraire du...
Prothèse totale de la hanche : découvrez notre vidéo explicative
La prothèse totale de la hanche est une intervention chirurgicale fiable et éprouvée qui permet de soulager efficacement les douleurs liées à l’arthrose sévère ou à d'autres pathologies articulaires de la hanche. À l’Infirmerie Protestante de Lyon, nos équipes...
